راههایی برای جلوگیری از انتشار آلودگی ناشی از CoVID-19 در آزمایشگاههای بالینی
این روزها دغدغه سازمان بهداشت جهانی و بسیاری از مراکز ، این است که شیوع کروناویروس جدیدCov-2 ممکن است برای پرسنل مراقبتهای بهداشتی به خصوص پرسنل مراکز آزمایشگاهی تشخیصی خطرناک باشد.
بنابراین پژوهشگران کارگروه COVID-19 فدراسیون بین المللی شیمی بالینی و آزمایشگاه پزشکی (IFCC) سعی کرده اند در مقاله ای که شامل مجموعهای از توصیههای اقتباسشده از اسناد رسمی سازمانهای بهداشت بینالمللی و ملی است ، در مورد سطح امنیت زیستی و اقدامات آزمایشگاههای معمول بالینی که در سطح ایمنی زیستی 1 (BSL-1 ؛ کار با نمونهها با آلودگی کم) و سطح 2 (BSL-2؛ کار با نمونهها مرتبط با بیماری های انسانی با آلودگی متوسط) فعالیت دارند ، آگاهی بخشی نماید.
بیماری کروناویروس 2019 (COVID-19) سومین نوع از شیوع کروناویروس است که در 20 سال گذشته، پس از سندرم حاد تنفسی (SARS) و سندرم تنفسی خاورمیانه (MERS) رخ داده است.
اما برخلاف دو مورد قبلی، بیماری COVID-19 به سرعت در سراسر جهان گسترش یافت و تاکنون بیش از 3 میلیون نفر را مبتلا کردهاست .این ویروس که باعث مرگ بیش از 200 هزار نفر شده است ، توسط سازمان بهداشت جهانی (WHO) به عنوان “همهگیری جهانی” نامیده شد.
در این میان یکی از دغدغه های سازمان های بهداشتی در جهان این است که شیوع کروناویروس جدید ممکن است برای پرسنل مراقبتهای بهداشتی و مراکز تشخیصی خطرناک باشد.
در زمان شیوع بیماری در شهر ووهان چین، مطالعات نشان از آلودگی 3.8 درصدی کادر درمان و گزارشی دیگر حکایت از آلودگی 13.53 درصدی کارکنان بخش بهداشتی در ایتالیا و 11.07 درصدی در اسپانیا دارد.
تحلیلگران معتقدند این ارقام در کنار گسترش سریع عفونت ، احتمال کمبود پرسنل در بخش درمان و تشخیص را بیش تر کرده است . از این رو لزوم تهیه و ارایه راهنمایی درمورد بکارگیری روش های ایمنی مناسب برای حفاظت از پرسنل کادر درمان و همچنین پرسنل بخش تشخیصی بیش از گذشته است.
ویژگیهای کرونا ویروس جدید
بیماریCOVID-19 که توسط ویروسی متعلق به خانواده coronaviridae پدید آمده است ، از سوی کمیته بینالمللی طبقه بندی ویروسها سندرم حاد تنفسی coronavirus 2 (SARS-CoV-2) نامیده شد.
SARS-CoV-2 ویروس RNAدار تک رشته ، با اندازه ژنوم RNA حدودbp 30،000 و اندازه ویروسی بین 70 تا 90 نانومتر است.
اكنون مشخص شدهاست كه این ويروس به آنزيم ACE2 ( angiotensin-converting enzyme 2 ) که نقش اصلي در سيستم رنين-آنژيوتنسين-آلدوسترون (RAAS) دارد،متصل میشود. همچنین مطالعات اخیر نشاندهنده این مورد است که آنزیم ACE2 به طور گسترده در بافتها و اندامهای انسانی، به ویژه در سلولهای دستگاه تنفسی بالاتر و پایین (به ویژه سلول های اپیتلیال آلوئول)، قلب، کلیه، مری، روده و همچنین در لنفوسیتها بیان شده است.
طریقه انتقال SARS-CoV-2
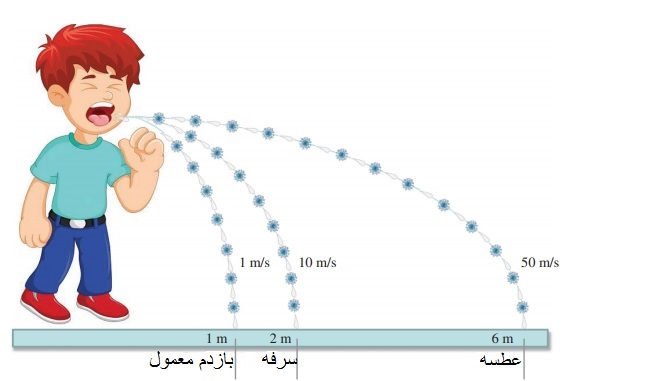
SARS-CoV-2 معمولا از طریق ذرات بزرگ تنفسی معلق در هوا (به قطر تقریبی μ 5 میکرومتر) به جای آئروسلهای کوچک و همچنین از دست و سطوح آلوده قابل انتقال است.
طبق جدیدترین شواهد ارائه شده توسط WHO و مراکز کنترل و پیشگیری از بیماریهای ایالات متحده (CDC) ، SARS-CoV-2 عمدتاً از طریق قطرات تنفسی بزرگی که از طریق عطسه و یا سرفه بیماران مبتلا به CoVID-19 در فضا پراکنده میشود و سپس به بینی، دهان یا چشم شخص دیگری میرسد، یا استنشاق میشود ، قابل انتقال بین انسان ها است
اگرچه به طور معمول قطرات تنفسی بزرگ حاوی SARS-CoV-2 که در هوای بازدم تنفس طبیعی با سرعت تقریبی 1 متر در ثانیه و تنها تا مسافت تقریباً 1 متر را طی و برروی سطوح مینشینند، اما قطرات تنفسی ناشی از سرفه یا عطسه ممکن است به طور قابل توجهی به ترتیب با سرعت انتشار 10 متر در ثانیه و 50 متر در ثانیه، فاصلهای بیشتر از 2 متر برای سرفه و 6 متر برای عطسه را طی و پخش شوند.
توصیههای زیر بر اساس مطالعات و مشاهده آنچه در اپیدمیهای اولیه ناشی از SARS و MERS آموخته شده ، بنا شده است. بنابر این با توجه به سرعت تغییر علائم ب و روند یماری CoVID-19 و پیدایش اطلاعات جدید، توصیههای ارائه شده در این مقاله ممکن است با گذشت زمان تغییر کند.
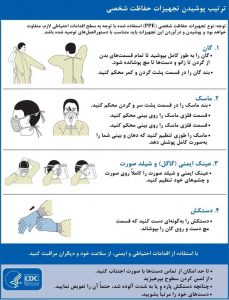
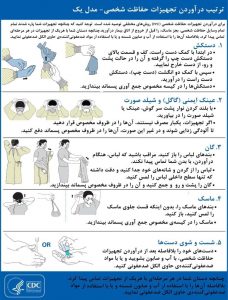
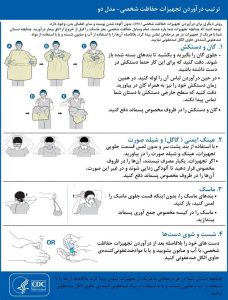
تجهیزات بهداشتی و محافظ شخصی (PPE) که باید در آزمایشگاههای تشخیص بالینی برای مقابله با بیماری COVID-19 استفاده شود:
با توجه به حمل و انتقال نمونههای آزمایشگاهی، توصیه میشود که درب کلیه نمونههای معمولی (خون ، ادرار ، تنفس ، مدفوع و غیره) محکم بسته شده و در کیسههای زیپدار مخصوص مواد زیستی و درون یک جعبه استاندارد دارای برچسب biohazard مشهود به آزمایشگاه منتقل شوند.
از نظر تجهیزات محافظ شخصی (PPE)، کارکنان آزمایشگاه برای حفظ ایمنی در آزمایشگاه در دوران کرونا، لازم است حتماً از تجهیزات حفاظت شخصی (PPE) مانند گان، روپوش آزمایشگاهی، روکش بلند روی کفش، دستکش (ترجیحاً از جنس نیتریل یا لاتکس بدون پودر)، ماسک N95، عینک ایمنی (یا گاگل) و شیلد صورت استفاده کنند. توصیههای مربوط به نوع پوشش آزمایشگاهی به نوع فعالیت بستگی دارد.
کارکنان آزمایشگاه می توانند با رعایت نکات ایمنی استاندارد (مانند شستشوی مداوم دست ها با آب و صابون به مدت حداقل 40 ثانیه یا استفاده از ضدعفونی کننده های استاندارد در صورت عدم دسترسی به شستشوی دست و جلوگیری از لمس صورت) احتمال آلودگی با ویروس را به حداقل برسانند.
استفاده از این تجهیزات نیز، نیازمند رعایت نکاتی است که در ادامه مطرح شدهاند:
- بهتر است با در نظر گرفتن ريسک بالای خطر، از ۲ دستکش (ابتدا دستکش ساق کوتاه و سپس دستکش ساق بلند) استفاده شود.
- لازم است توجه داشته باشید که استفاده از ماسک N95 حین انجام آزمایشاتی که در آنها احتمال تشکیل آئروسل بالا است مانند فرآیند سانتریفیوژ کردن نمونه، ترکیب کردن و یا همزدن نمونه و … الزامی است.
- همچنین آزمایشگاهها باید این نکته را در نظر بگیرند که به منظور رعایت نکات ایمنی در آزمایشگاه در دوران کرونا، لازم است تا تجهیزات حفاظت فردی از کیفیت مطلوبی برخوردار باشد و در سایزهای مختلف و متناسب با کارکنان تهیه شود.
- رعایت ترتیب پوشیدن و درآوردن تجهیزات حفاظت فردی نیز اهمیت ویژهای در حفظ ایمنی و سلامت کارکنان دارد.
نحوه انتقال و جابه جایی نمونههای معمول آزمایشگاهی در دوره همهگیری بیماری CoVID-19
لازم است آزمایشگاه ها حتی برای بررسی معمول مایعات بدن مانند خون ، ادرار و … از ابزار و دستگاه های خودکار که دارای محفظه بسته است استفاده نمایند.
همچنین نمونهها باید بلافاصله پس از انجام آزمایش در ظرف مخصوص قراردادهشده و نمونههای نیز به سرعت ضدعفونی یا اتوکلاو شوند.
بطور معمول پس از توقف سانتریفیوژ نمونهها، لازم است حداقل10 دقیقه صبر کنید و سپس نمونههای سانتریفیوژشده را خارج نمایید. هنگامی که نمونه مشکوک به آلودگی با SARS-CoV-2 سانتریفیوژ میشود، اپراتور نباید سانتریفیوژ را رها نماید و در تمام مدت سانتریفیوژ باید مراقب دستگاه باشد.
اگر حادثهای در حین سانتریفیوژکردن رخ داد، یا به طریقی سانتریفیوژ غیرطبیعی چرخش داشت، سانتریفیوژ را متوقف کنید. پس از تعویض تجهیزات حفاظت ایمنی زیستی سطح 3 خود، سانتریفیوژ را بیش از 30 دقیقه متوقف با درب بسته نگهدارید و سپس درب آن را با دقت باز کنید و با 75٪ اتانول یا سایر مواد ضد عفونی کننده اسپری و استریل کنید. روتور سانتریفیوژ را با لولههای جمع آوری خون بیرون آورده و سپس آنها را برای ضدعفونی نمودن در محل ایمنی مخصوص قرار دهید.
چگونه کارکنان باید تجهیزات آزمایشگاهی و سطوح آزمایشگاهی را در طول همهگیری بیماری COVID-19 ضدعفونی کنند؟
SARS-CoV-2 یک ویروس پوششدار است و لایه بیرونی ویروسهای پوششدار اغلب توسط ضدعفونی کنندههای محیطی معمول نسبتاً به راحتی آسیبدیده و عامل بیماری CoVID-19 از بین میرود.
اکثر مطالعاتی که تاکنون بر روی کروناویروسها بجز SARS-CoV-2 منتشر شده است، حاکی از آن است که فرآیندهای ضدعفونی استاندارد و استفاده از محلولهای حاوی 70٪ الکل ، یا سفید کننده خانگی تازه رقیق شده (از جمله محصولات حاوی هیپوکلریت سدیم) مناسب هستند.
کارکنان آزمایشگاه باید سطوح کاری را با ضدعفونی کنندههای استاندارد تأیید شده و موثر برای عفونتهای SARS-CoV-2 متناوباً با توجه به حجم کار خود ضدعفونی نمایند، ولیکن نباید فاصله بین هر مرحله ضدعفونی بیشتر از 3 ساعت باشد.
بهترین اقدامی که آزمایشگاهها میتوانند در این شرایط انجام دهند، افزایش آگاهی نسبت به نکات ایمنی در آزمایشگاه در دوران کرونا است. بهتر است این مسئله را فرصتی برای آگاهی از روشهای جلوگیری از بروز صدمات و آسیب دیدگیهای آزمایشگاهی قلمداد کنید. این بیماری همهگیر روزی ریشه کن خواهد شد اما درسهای آموخته شده و فرصتهای بهبود ایمنی آزمایشگاه تا سالهای بعد ادامه خواهد یافت.