کلیاتی در مورد ویروس آبله میمونی
ویروس آبله میمونی
بیماری آبله میمونی جزو بیماریهای عفونی طبقه بندی میگردد. این بیماری از حیوانات به انسان منتقل میگردد و قابلیت این را دارد که از انسان آلوده به انسان دیگری منتقل گردد. این ویروس از خانواده ویروسهایی است که دربرگیرنده ویروس واکسینیا، ویروس آبله گاوی، ویروس واریولا میباشد. این بیماری برای اولین بار در سال 1958 در میان میمونهایی که برای تحقیق نگهداری میشدند، کشف شد. در سال 1970 در جمهوری دموکراتیک کنگو برای اولین بار مورد انسانی ویروس میمونی مشاهده شد. در خارج از آفریقا با توجه به سفرهای بین المللی موارد متعددی از آبله میمونی در ایالات متحده، سنگاپور، بریتانیا و اراضی اشغالی فلسطین دیده میشود.
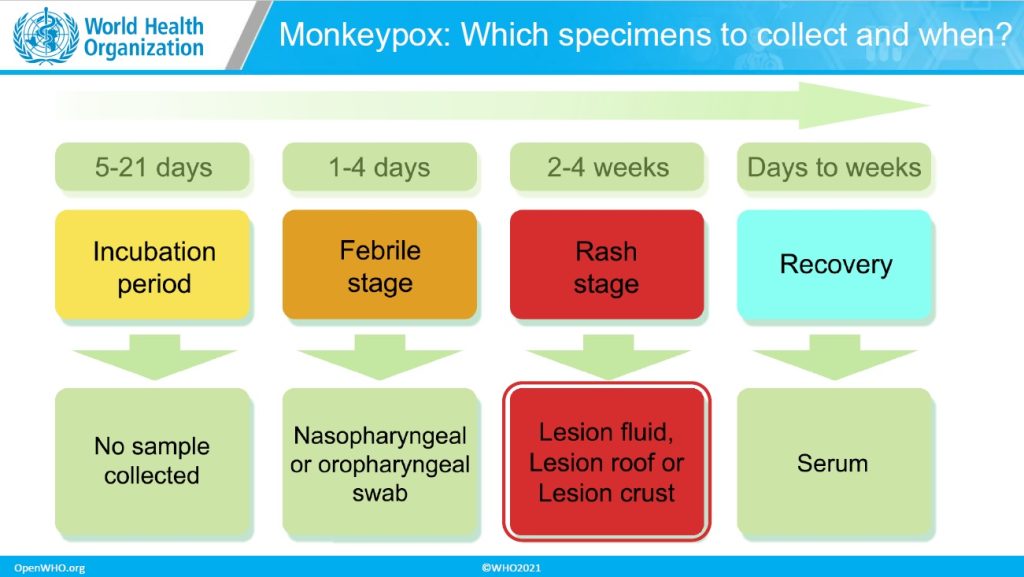
آبله میمونی یکی از بیماری های است که منشا اصلی آن ناشناخته باقی مانده است. محققان بر این باورند که جوندگان متحملترین منشا این بیماری میباشند. البته نسخههای غیرانسانی ممکن است حامل ویروس میمونی باشند و در نتیجه افراد را به این بیماری مبتلا کنند. درگیری پوست در این بیماری با گذشت زمان تشدید مییابد. در برخی مواقع نیز به دلیل شدید بودن ضایعات پوستی میتواند بخشی از پوست را از بین ببرد. با گذشت و پیشرفت بیماری، ویروس به مغز و نخاع پیشروی کرده و سبب التهاب این بخش از بدن میشود. حتی ممکن است به مغز و نخاع آسیب جدی وارد کرده و سبب مرگ بیمار شود. دوره بین آلودگی به عفونت تا بروز علائم در این بیماری اغلب 1 الی 2 هفته بوده و در برخی مواقع ممکن است این دوره تا 3 هفته ادامه داشته باشد.
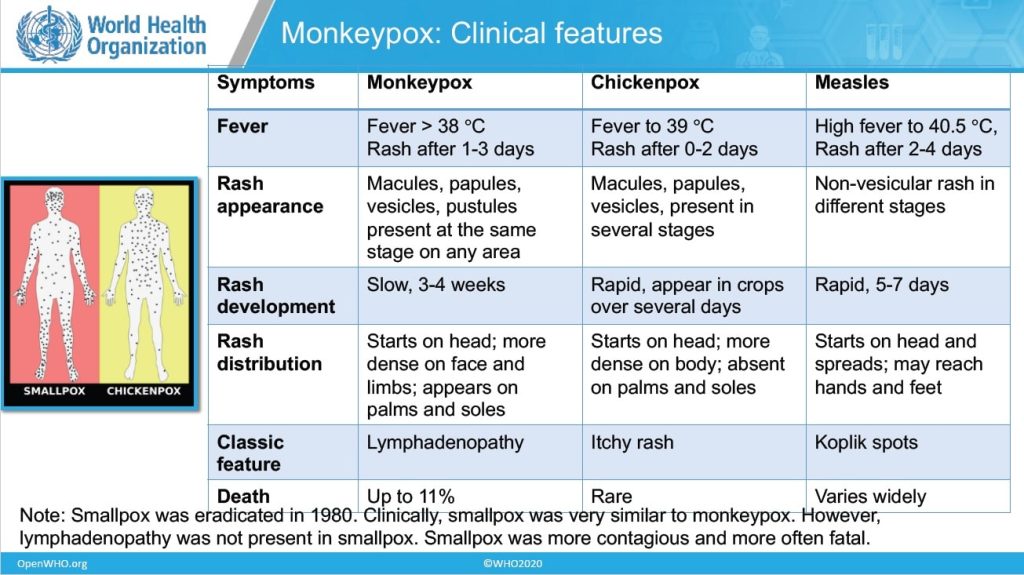
بیماری آبله میمونی از بیماری آبله مرغان که معمولا کودکان در سنین کودکی یا مدرسه به آن مبتلا میگردند متفاوت است. بیماری آبله مرغان با ویروسی متفاوت ایجاد میگردد و شدت بیماری و روند آن و عواقب ابتلا به آن کاملا متفاوت است. چندین ویروس آبله تا امروز شناسایی گردیده است و با توجه به حیوانی که الوده میکنند نامگذرای شدند نظیر آبله گاوی، آبله شتری، آبله میمونی و بیماری آبله انسانی که شکل بسیار خطر ناک آبله بود و با تلاشی جهانی در سال ۱۹۷۷ میلادی ریشه کن گردید.
علائم این بیماری مشابه علائم آبله اما خفیف تر رخ میدهد. از علائم آن میتوان به دردهای عضلانی، خستگی، تب، سردرد و … اشاره نمود. از مهمترین تفاوت میان علائم آبله با این ویروس میتوان ایجاد تورم گره های لنفاوی در آبله میمونی را نام برد.
تشخیص آزمایشگاهی آبله میمونی
تشخیص آزمایشگاهی روتین موارد حاد با استفاده از تست پی سی آر انجام میشود. در صورت مشاهده موارد حاد عفونت با ویروس آبله میمونی استفاده از تشخیص آزمایشگاهی در اولویت متخصصین قرار می گیرد. بهترین نمونه برای شناسایی ژنوم ویروس ضایعات پوستی به شمار میرود. از دیگر تستهای تشخیص آزمایشگاهی این بیماری میتوان به شناسایی آنتی بادی ویروس، شناسایی آنتی ژن ویروس، کشت و جداسازی ویروس در کشت سلول اشاره نمود. با اینکه تشخیص بالینی ویروس آبله میمونی اولین گام در شناسایی این بیماری میباشد اما برای تشخیص نهایی موارد نیاز به تایید آزمایشگاهی میباشد. با توجه به دورههای بیماری، نمونههای تشخیصی مختلف میباشد.
1- سوآب اوروفارنکس و نازوفارنکس در فاز تب دار بیماری و قبل از شروع راش
2- نمونه از ضایعات پوستی پس از بروز راش یا همان بثورات پوستی
3- سرم( برای جمع آوری بایستی با آزمایشگاه مرجع کشوی هماهنگی لازم انجام شود)
پوسته های خشک با تیغ جراحی استریل با احتیاط برداشته و در ویال کرایو در پیچیدار قرار میدهند.
در کل این ویروس مانند بسیاری از عوامل میکروبی دیگر توسط معاینه پزشک و تست های معتبر ازمایشگاهی قابل شناسایی است.
روش های انتقال ویروس میمونی
آبله میمونی یک ویروس ناشناخته بوده و تحقیقات نشان میدهد ویروس آبله میمونی عمدتاً از راه انتقال از حیوان به انسان منتقل میگردد. تماس نزدیک با حیوان آلوده یا ایجاد زخم یا خراش توسط حیوان یا استفاده از بافت بدن حیوان یا درمعرض مایعات حیوان آلوده قرار گرفتن از مهمترین راه های سرایط این ویروس به انسان است. درصورتیکه یک فرد سالم با انسان بیمار موجهه داشته باشد و از وسایل و لباس های او استفاده کند امکان انتقال بیماری وجود دارد. درصورتیکه شخص بیمار دچار زخم گردیده باشد تماس با او احتمال الودگی را بشدت افزایش میدهد.
تماسهای فردی صمیمی مانند بوسیدن نیز همین اثر افزایش احتمال را در بر دارد. در مادران باردار الوده ممکن است انتقال درون رحمی ویروس به جنین نیز رخ دهد. خوشبختانه بنابر اطلاعات مجامع بهداشتی بینالمللی که تا کنون بررسی شده است انتقال از طریق تنفسی اگرچه ممکن است اما نیاز به تماس طولانی مدت دارد. از دیگر روش های انتقال از انسان به انسان میتوان به تماس غیر مستقیم از طریق لباس ها یا تماس مستقیم با ترشحات و مواد دفعی اشاره نمود.
پیشگیری از ابتلا به ویروس میمونی
آبله میمونی یک ویروس واگیردار بوده و برای پیشگیری از راه های ابتلا میتوان پرهیز از تماس با حیوانات و جسد آنها را نام برد. هم چنین پرهیز از تماس با محل قرارگیری و بستر حیوان و اشیاء مربوط به آنها نباید فراموش شود. افراد مبتلا به این ویروس باید ایزوله شده و هنگام برخورد با افراد ویروسی از تجهیزات فردی مانند دستکش و ماسک استفاده شود. پس از برخورد با حیوانات یا افراد آلوده به ویروس میمونی حتما نظافت شخصی و بهداشت دست را رعایت نمایید.
ضدعفونی شدن دست ها از مهمترین موارد پیشگیری از ابتلا به ویروس آبله میمونی میباشد. استفاده از لباسهای محافظ برای کادر درمانی و افرادی که با بیماران مبتلا به ویروس میمونی در تماس هستند، بسیار ضروری میباشد.
با وجود اینکه این بیماری خود محدود شونده میباشد. اما ممکن است در موارد شدید سبب مرگ افراد شود. بستگی به دوز آلودگی و شرایط بیمار، خطرات این ویروس برای سلامتی متفاوت میباشد. در صورت وجود بیماری زمینه ای مخصوصاً نقص ایمنی این ویروس میتواند آسیب پذیر تر باشد. از عوارض این ویروس میتوان به عفونت خون، عفونت مغز، عفونت قرنیه، ذات الریه و … اشاره کرد. با توجه به اینکه تمامی ویروسهای اورتوپاکس عکس العمل متقابل سرولوژیک دارند به همین دلیل استفاده از تست ای مبتنی بر آنتی بادی و آنتی ژن مورد تایید نمیباشد. قطعی ترین روش در تشخیص آزمایشگاهی انجام تست pcr میباشد. این ویروس مانند بسیاری از بیماریهای ویروسی دیگر، درمان قطعی نداشته و با داروهای ضد ویروسی و واکسیناسیون پیشگیری میشود. واکسن آبله برای کنترل انتقال عمومی این ویروس در اولویت متخصصین قرار میگیرد. محققان بر این باورند حتی پس از تماس با ویروس، این واکسن میتواند از شدت بیماری بکاهد. واکسن JYNNEOS برای پیشگیری از آبله میمونی برای افراد در معرض این ویروس، در کشور آمریکا استفاده میشود.
آبله میمونی براساس وحشت های ناشی از خبرگزاری ها سبب نگرانی مردم شده است. در صورتی که تا زمان اعلام رسمی WHO جای نگرانی نمیباشد. البته این دلیل بر عدم هوشیاری و آمادگی نمیباشد. آگاهی بخشی مناسب و موثر از این بیماری از اهمیت بسیاری برای مخاطبان برخوردار میباشد. به همین منظور دستگاه های مسئول بایستی اقدامات لازم در این راستا را بعمل آورند. تا در صورت بروز حتی یک مورد از این بیماری به درستی و در آرامش کامل بتوان با آن رویارویی کرد. اجرای قالب های مصور آموزشی در مناطق عمومی از جمله مرزداران هوایی، زمینی و دریایی برای جلوگیری از وقوع این بیماری و نحوه برخورد با ویروس میمونی ضروری میباشد.
با توجه به تمامی علائم ویروس میمونی که در بخش های قبلی ذکر کردیم، در صورت مشاهده موردی از علائم این ویروس سریعاً به مراکز درمانی و بهداشتی مراجعه کنید. هم چنین بهداشت شخصی خود را برای جلوگیری از انتقال ویروس رعایت کنید. علائم پوستی این ویروس از فردی به فرد دیگر متفاوت میباشد.
روش استاندارد بسته بندی نمونه
رعایت تمامی اصول و قواعد در بسته بندی نمونههای این ویروس بسیار مهم بوده و فرد باید از تمامی استانداردهای بسته بندی آگاه باشد. برای بسته بندی از سیستم سه لایه ای استاندارد استفاده کنید. برای برداشتن نمونه ترجیحاً از دو دستکش روی هم بپوشید. با محلول سفید کننده خانگی را رقت 10 درصد اطراف لوله را گندزدایی کنید. ماده جاذب و ضربه گیر را با توجه به حجم مایع دور لوله حاوی نمونه بپیچید. پس از آن لوله را داخل زیپ باکیفیت و کیپ قرار دهید. زیپ را داخل لوله فالکون در پیچ دار مقاوم قرار دهید. سپس دستکش رویی را از دست هایتان خارج کرده بدون آنکه با دستکش زیرین تماسی داشته باشد.
پروسه گندزدایی را برای بار دوم روی لوله فالکون اجرا کنید. برای حمل لوله فالکون میتوانید آن را داخل cold box قرار دهید. برای ثابت کردن لوله داخل جعبه میتوانید از ice pack استفاده کنید.
منابع:
- “Multi-country monkeypox outbreak: situation update”. www.who.int. World Health Organization. 4 June 2022. Archived from the original on 6 June 2022. Retrieved 7 June 2022.
- “Monkeypox”. World Health Organization. 19 May 2022. Retrieved 28 May 2022.
- “Signs and Symptoms Monkeypox”. CDC. 11 May 2015. Archived from the original on 15 October 2017. Retrieved 15 October 2017.
- “Infection Control: Hospital | Monkeypox | Poxvirus”. 22 May 2022. Archived from the original on 18 May 2022. Retrieved 24 May 2022.
- “Interim Clinical Guidance for the Treatment of Monkeypox | Monkeypox | Poxvirus | CDC”. www.cdc.gov. 26 May 2022
- Harris, Emily (27 May 2022). “What to Know About Monkeypox”. JAMA. doi:10.1001/jama.2022.9499. PMID 35622356. S2CID 249096570.